Patologie
Condilomi
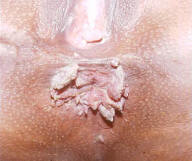
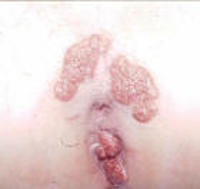
La condilomatosi è una malattia infettiva, ad etiologia virale, caratterizzata dalla comparsa di escrescenze papillomatose, localizzate sia a livello del margine anale e del canale anorettale, sia a livello degli organi genitali esterni. La trasmissione avviene per via sessuale ed ha un’elevata incidenza negli omosessuali. I condilomi acuminati sono espressione dell’infezione da parte del Papilloma virus.
Sintomi e segni. Le verruche genitali si presentano come piccoli polipi rosa o grigi, molli e umidi che crescono rapidamente, possono diventare peduncolati e spesso si ritrovano in grappoli. La superficie sembra quella di un cavolfiore. Negli uomini si manifestano nelle superfici calde e umide della regione sottoprepuziale, sul solco coronale, dentro il meato uretrale e sul corpo del pene. Nelle donne possono essere interessati vulva, parete vaginale, collo dell’utero e perineo. Sono particolarmente frequenti nella regione perianale e nel retto negli uomini omosessuali e possono essere più gravi e più diffìcili da trattare nei pazienti immunosoppressi. La velocità di crescita è variabile, ma la gravidanza, l’immunosoppressione o la macerazione della cute, possono accelerare sia la crescita sia la diffusione delle singole lesioni.
Il condiloma è, tuttavia, una vera e propria neoformazione di carattere benigno, ma non è possibile escludere una sua trasformazione carcinomatosa soprattutto nei casi di malattia di lunga durata e plurirecidivante. L’evoluzione della malattia è condizionata dallo stato immunitario del paziente, come dimostra l’abnorme estensione e la percentuale molto elevata di recidiva osservabile nei pazienti affetti da immunodepressione. La malattia è caratterizzata da un periodo di incubazione lungo, che può durare mesi, cui segue la comparsa di lesioni tipiche, i condilomi acuminati.
La diagnosi è basata sull’accurata ispezione della regione anale che permette il riscontro dei condilomi ed è confermata dall’esame istologico. Inoltre è indispensabile l’accurata valutazione del canale anale e dei genitali esterni per l’esatta determinazione dell’estensione della malattia e l’esclusione di eventuali malattie veneree concomitanti. L’effettuazione di biopsie nel caso di verruche atipiche o persistenti può rendersi necessaria onde escludere la presenza di carcinoma.
Il trattamento. Nessuna forma di terapia risulta pienamente soddisfacente. Le recidive sono frequenti e richiedono una nuova terapia. Le verruche genitali possono essere eliminate mediante elettrocauterizzazione, laser-terapia, crioterapia o escissione chirurgica in anestesia locale o generale. Antimicotici topici quali la podofillotossina, la podofillina o il 5-fluorouracile; caustici come l’acido tricloroacetico; o induttori di interferoni vengono molto usati, ma solitamente richiedono applicazioni ripetute per settimane o mesi e spesso non ottengono buoni risultati. Nelle lesioni uretrali si è dimostrato efficace il tiotepa. Il 5-fluorouracile applicato localmente 2-3 volte/die dal paziente stesso, si è dimostrato efficace sulla uretra maschile, anche se sarà necessario tenere il paziente sotto controllo per l’eventuale formazione di sia pur rare ostruzioni uretrali acute. Il trattamento più soddisfacente può, tuttavia, risultare la rimozione meccanica per mezzo di un resettoscopio, in anestesia generale.
L’interferone-a, somministrato IM o direttamente nella lesione, ha eliminato lesioni intrattabili di cute e genitali. La sua modalità ottimale di somministrazione e i risultati a lungo termine non sono chiari. Un atteggiamento cauto è suggerito dai dati in merito a pazienti con papulosi bowenoide dei genitali (da virus tipo 16), nei quali le lesioni inizialmente scomparse dopo il trattamento con interferon-b si sono manifestate nuovamente in forma di cancri invasivi.
Recentemente è stata introdotta, come opzione terapeutica, la vaccinazione. Il vaccino messo in commercio è diretto contro 4 ceppi del virus: HPV 16, HPV 18, HPV 11, HPV 6. Due di questi (HPV 16 e 18) sono quelli più frequentemente correlati alle lesioni tumorali e sono responsabili da soli del 70% dei casi di tumore del collo dell’utero. Gli altri due tipi (HPV 6 e HPV 11) sono invece correlati a lesioni benigne chiamate condilomi che, sebbene fastidiose, non causano lesioni maligne.
I vaccini non sono efficaci sulle persone già infette dal virus; la comunità scientifica sta lavorando a nuovi VACCINI CURATIVI che hanno come bersaglio le proteine virali E6 ed E7 e che consentiranno di trattare soggetti già malati.
La circoncisione può prevenire eventuali recidive. I soggetti con cui il paziente avesse avuto contatti sessuali devono essere controllati e devono essere effettuati test sierologici per la sifilide inizialmente e ripetuti dopo 3 mesi. Le recidive sono frequenti e necessitano di un nuovo ciclo di trattamento.
È molto importante il follow-up delle donne con verruche genitali endocervicali e dei loro partner sessuali in modo da cogliere eventuali alterazioni displastiche o addirittura un carcinoma invasivo del collo uterino. Il riscontro di HPV tipo 16 o 18 nella papulosi bowenoide e nei carcinomi vescicali giustifca anch’esso l’effettuazione di regolari controlli a distanza. È necessario effettuare esami citologici o colposcopici sul collo uterino, da eseguirsi ogni sei mesi nel caso di donne con infezioni da tipo 16 e 18 per individuare e trattare la displasia, che talvolta è premaligna.
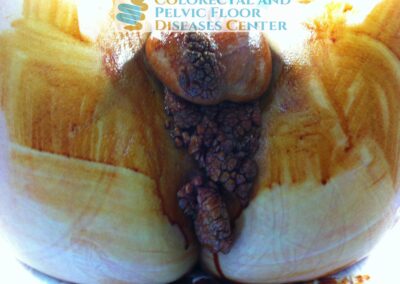
Il cosiddetto condiloma gigante di Buschke-Lowenstein (Figura 3) è una lesione epiteliale sessualmente trasmessa, HPV correlata, piuttosto rara, a bassissimo potenziale evolutivo, che in considerazione delle dimensioni spesso ragguardevoli che lo caratterizzano, può causare oltre che disagi estetici anche veri e propri problemi anatomofunzionali.
Dal punto di vista anatomopatologico il carcinoma verrucoso risulta sempre molto ben differenziato ed è caratterizzato dall’invasione del derma sottostante. La diagnosi viene effettuata tramite biopsia.
Il trattamento chirurgico è il trattamento di scelta anche se le recidive sono molto frequenti
SCRIVICI SUBITO ATTRAVERSO LA SEZIONE DEDICATA Poni una domanda