Patologie
Morbo di Crohn
Una malattia infiammatoria cronica aspecifica, transmurale, che colpisce più di frequente la parte distale dell’ileo e il colon, ma che può localizzarsi in qualunque parte del tratto GI.
La causa fondamentale del morbo di Crohn è sconosciuta. Alcune evidenze indicano che una predisposizione genetica causa un’anomala risposta immune da parte dell’intestino a fattori ambientali, alimentari o infettivi. Tuttavia, nessun antigene causale è stato identificato. Il fumo di sigarette sembra contribuire allo sviluppo o all’esacerbazione della malattia di Crohn.
Negli ultimi decenni, l’incidenza del morbo di Crohn è aumentata nelle popolazioni dell’Europa occidentale e di origine anglosassone, nelle popolazioni del terzo mondo, nelle persone di colore e nei latino-americani. La malattia si verifica in modo eguale in entrambi i sessi ed è più frequente tra gli ebrei. Circa un sesto dei pazienti ha almeno un parente di primo grado affetto dalla stessa malattia o, meno frequentemente, dalla colite ulcerosa. Nella maggior parte dei casi la malattia si manifesta in pazienti di età intorno ai 30 anni e le donne ne sono affette in percentuale maggiore. (Rif. Bibl.: Hovde O et Al. Epidemiology and clinica course of Crohn’s disease: results from observational studies. WJG, 2012)
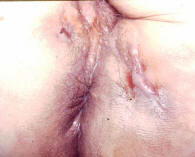
I sintomi di presentazione più comuni sono la diarrea cronica associata a dolore addominale, febbre, anoressia, perdita di peso e alla presenza di una massa addominale nel quadrante inferiore dx. Comunque, molti pazienti giungono all’osservazione del medico per la prima volta per un addome acuto che simula un’appendicite acuta o un’ostruzione intestinale. In circa 1/3 dei pazienti c’è un’anamnesi positiva per una malattia perianale, specialmente ragadi e fistole, che sono a volte il disturbo iniziale o il più importante.
Il quadro patologico più comune del morbo di Crohn è rappresentato da 1) infiammazione, caratterizzata da dolore e dolorabilità in corrispondenza del quadrante addominale inferiore di dx; 2) ostruzione parziale ricorrente, causata dalla stenosi intestinale, responsabile di gravi coliche, distensione addominale, costipazione e vomito; 3) digiunoileite diffusa, con infiammazione e ostruzione che causa una malnutrizione e una debolezza cronica e 4) fistole addominali e ascessi, solitamente a sviluppo tardivo, che spesso provocano febbre, masse addominali dolorose e un deperimento generalizzato.
Le frequenti complicanze dell’infiammazione sono rappresentate dall’ostruzione, dalla formazione di fistole enteroenteriche, enterovescicali, retroperitoneali o enterocutanee e dalla formazione di ascessi. Raramente si può avere un sanguinamento intestinale, una perforazione e lo sviluppo di un cancro del piccolo intestino. Quando è interessato solo il colon, il quadro clinico può essere indistinguibile da quello della colite ulcerosa.
La diagnosi del morbo di Crohn deve essere sospettata in qualunque paziente che presenti i sintomi infiammatori od ostruttivi suddescritti e in un paziente senza importanti sintomi GI, ma che presenti una fistola o un ascesso perianale o disturbi, altrimenti inspiegabili, quali l’artrite, l’eritema nodoso, la febbre, l’anemia o un ritardo di crescita (in un bambino).
La diagnosi definitiva, di solito, viene fatta radiologicamente. Il clisma opaco può mostrare un reflusso di bario nell’ileo terminale con irregolarità, nodularità, rigidità, ispessimento della parete e un restringimento del lume. Una rx dell’apparato digerente con scatti mirati sull’ileo terminale solitamente dimostra molto chiaramente la natura e l’estensione della lesione. La sola rx dell’apparato digerente senza lo studio seriato del tenue, comunque, di solito non permette la diagnosi.
Nei casi avanzati si può osservare il segno della corda con un marcato restringimento dell’ileo e una separazione delle anse intestinali. Nelle fasi precoci, la diagnosi rx può talvolta essere difficile, ma la tecnica del clisma opaco a doppio contrasto con aria e bario e l’enteroclisi sono in grado di dimostrare le ulcere aftose superficiali e quelle lineari. Nei casi dubbi, la colonscopia e la biopsia possono essere d’aiuto nel confermare la diagnosi di malattia di Crohn e permettere la visualizzazione diretta e la biopsia dell’ileo terminale. L’endoscopia del tratto GI superiore può identificare l’interessamento gastroduodenale da parte della malattia nei pazienti con sintomi GI superiori. Anche se la TC può mostrare le complicanze extramurali (p. es., le fistole, gli ascessi e le tumefazioni), non è sempre necessaria per fare la diagnosi iniziale. L’ecografia può essere utile per differenziare le patologie ginecologiche che si presentano con dolore nei quadranti inferiori dell’addome e nella pelvi
La diagnosi differenziale con la colite ulcerosa può essere difficile nel 20% dei casi in cui il morbo di Crohn è confinato al colon (colite di Crohn). Le principali diagnosi differenziali sono la colite acuta infettiva (autolimitantesi) e la colite ulcerosa. Il morbo di Crohn del piccolo intestino (ileite) deve essere differenziato da altre malattie infiammatorie, infettive e neoplastiche localizzate nel quadrante inferiore di destra. Se la presentazione è acuta e non c’è una storia di sintomi intestinali cronici, l’ileite può essere diagnosticata per la prima volta durante un’esplorazione chirurgica eseguita per il sospetto di un’appendicite. Gli ascessi periappendicolari sono più difficili da diagnosticare clinicamente perché spesso causano dei sintomi cronici.
L’intervento chirurgico è solitamente necessario nei casi di ostruzione intestinale ricorrente o di fistole e ascessi intrattabili. La resezione del segmento di intestino macroscopicamente coinvolto può comportare un miglioramento della sintomatologia in modo definitivo, ma non cura la malattia.
SCRIVICI SUBITO ATTRAVERSO LA SEZIONE DEDICATA Poni una domanda