Patologie
Sinus Pilonidalis
Il sinus pilonidalis o cisti sacrococcigea può essere definito come una cavità pseudocistica, sviluppatasi nel tessuto sottocutaneo della regione sacrococcigea, in seguito alla formazione di un granuloma, più o meno infetto, da peli inclusi.
Il sinus pilonidalis è più frequente nei soggetti giovani con un’età media di 20 -25 anni circa. Il rapporto maschi femmine si colloca fra 3:1.
Queste cisti si formano in regione sacrale tra lo strato adiposo cutaneo e la fascia muscolare.Nella quasi totalità dei casi contengono peli formati. Questo fatto così come la possibilità che il sinus pilonidalis si riformi anche dopo essere stato completamente asportato chirugicamente ha fatto ipotizzare che nel meccanismo patogenetico sia determinante una azione di sfregamento delle natiche con conseguente incarnamento dei peli. Queste cisti, sottoposte a microtraumi continui come nella posizione seduta finiscono con l’andare incontro ad una infiammazione cui può seguire la formazione di un ascesso. L’ascesso tende a svuotarsi del pus percorrendo un tragitto neoformato detto fistola che parte dall’ascesso e sbuca in un orifizio cutaneo posto in posizione mediana o laterale rispetto alla linea interglutea.
Per lungo tempo considerata un’affezione congenita, attualmente pare che il seno pilonidale sia nella stragrande maggioranza dei casi un’affezione acquisita.
Sintomatologia: La malattia pilonidale può manifestarsi in 3 modi:
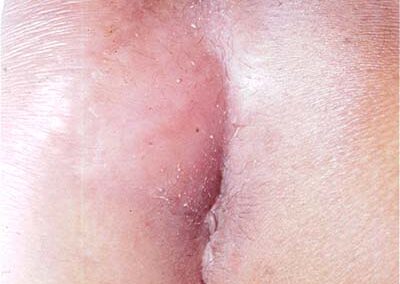
1) Cisti pilonidale: è la fase iniziale, costituita da una piccola tumefazione poco dolente del solco intergluteo che può accompagnarsi a uno o più orifizi cutanei contigui dai quali possono affiorare ciuffi di peli.
2) Ascesso pilonidale: è la fase infiammatoria che insorge per la infezione della cisti da parte dei batteri della pelle che conduce alla formazione della raccolta di pus. La tumefazione aumenta di volume, diviene intensamente dolente e la cute si arrossa. L’ascesso può aprirsi spontaneamente o richiedere l’incisione chirurgica. Il pus che fuoriesce è cremoso e fetido.
3) Fistola pilonidale: può residuare all’ascesso sia dopo l’apertura spontanea, sia dopo l’incisione chirugica. E’ costituita da un breve canale che mette in comunicazione la cavità cistica ascessualizzata con l’esterno attraverso un orifizio situato nel solco intergluteo. In alcuni casi la cavità cistica comunica con l’esterno attraverso uno o più orifizi cutanei, nel solco intergluteo, dai quali fuoriesce continuamente o a intermittenza un liquido siero purulento giallastro
Diagnosi: si effettua con la semplice visita chirurgica. Infatti la presenza di uno o più orifizi nel solco intergluteo, a volte zaffati da ciuffi di peli, con fuoriuscita di secrezione, la palpazione di un’area di infiltrazione sottocutanea, premendo sulla quale può aumentare il flusso di secreto,sono segni inequivocabili di malattia pilonidale. A completamento per stabilire l’estensione della malattia è sufficiente l’esplorazione del tramite con un sottile specillo. Nei rari casi di cisti non complicata dalla fistolizzazione l’ecografia dei tessuti molli rileverà la malattia nel tessuto sottocutaneo
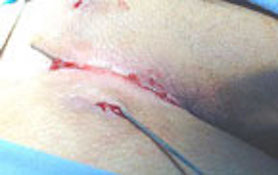
Terapia: La presenza di una raccolta ascessuale, in sede interglutea, necessita di un’incisione chirurgica per permettere la fuoriuscita del materiale purulento. Il semplice drenaggio dell’ascesso risolve momentaneamente la suppurazione ma, non prevedendo l’asportazione della cisti è seguita sempre da recidiva.
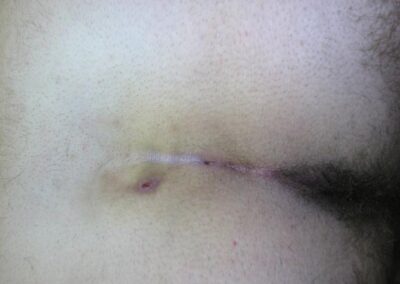
Il trattamento radicale della cisti pilonidale è garantito solo dalla ampia asportazione in blocco del granuloma, comprendente i suoi tragitti fistolosi e la cute soprastante. Questo intervento comporta la creazione di una ampia ferita chirurgica che arriva, in profondità, al piano presacrale. La tecnica, definita exeresi con il metodo aperto, prevede la guarigione della cavità residua, per seconda intenzione, cioè si caratterizza per una chiusura spontanea della ferita in un periodo variabile che può arrivare fino a 3 mesi.
Un’altra tecnica, definita exeresi con il metodo chiuso, comporta la sutura diretta dei lembi della ferita che garantirebbe una guarigione più rapida (circa 15 giorni). Tuttavia il decorso post-operatorio si caratterizza per la presenza di un maggior dolore e soprattutto per un’elevata percentuale di ascessualizzazione che richiede la riapertura della sutura con guarigione per seconda intenzione.Non si ritiene, comunque, che i risultati siano migliori rispetto al metodo aperto.
E’ possibile prevenirla?
Nei soggetti irsuti sarebbe opportuno mantenere depilata la zona circostante il solco intergluteo (con creme depilatorie) per evitare la caduta e il deposito dei peli nel solco stesso. Tale accorgimento è consigliabile soprattutto negli operati per evitare che la malattia si ripeta nelle porzioni del solco intergluteo non interessato dall’intervento. Analoga attenzione va dedicata all’igiene corporea e all’uso di indumenti comodi che evitino confricazione e microtraumatismo continuativo.
SCRIVICI SUBITO ATTRAVERSO LA SEZIONE DEDICATA Poni una domanda